生殖補助医療とは、
Assisted Reproductive Technology : ART
体外受精をはじめとする、
卵子や精子を体外に取り出して行う
不妊治療です。

 高度生殖補助医療
高度生殖補助医療
高度生殖補助医療
体外受精ってなに?
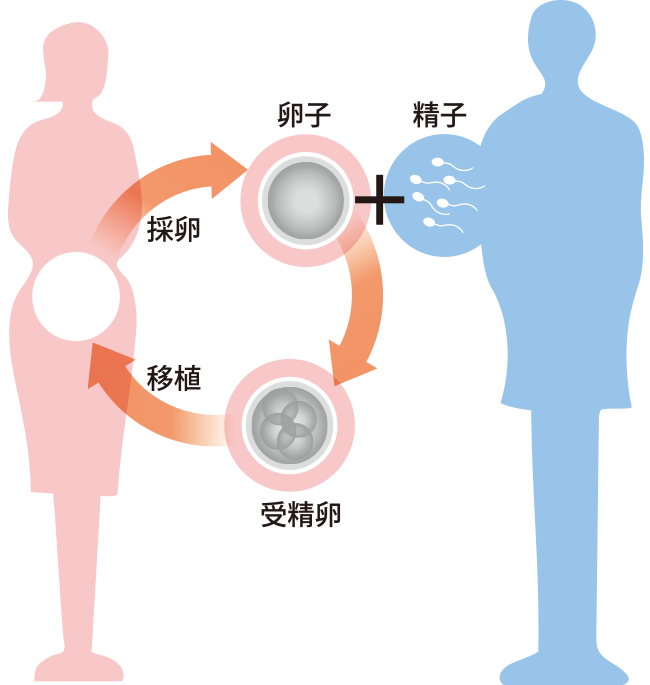
女性の卵子と男性の精子を体外へ採り出し、外で出会わせてあげて【受精】、成長させていくことです。
そして順調に成長が進めば、女性の子宮へと受精卵を戻してあげます【移植】。
卵子の大きさは約0.1mm、精子の全長は約0.06mmで、肉眼では見ることのできない小さな細胞です。
そのため、体外受精は不妊治療の中では最も高度な技術が必要となります。
当院では日本卵子学会で知識や経験が認定された「生殖補助医療胚培養士」が卵子と精子、受精卵のお世話をさせていただいています。
わたしたち夫婦は、
体外受精をしたほうがいいの?
不妊治療には様々な検査や治療方法があります。その中で『自分たちは体外受精をするべきなのかどうか』、医師とよく相談をして治療方針が決定します。当院では以下のようなご夫婦の方々に、体外受精をすすめています。
- タイミング法や人工授精を何度もチャレンジしたが、結果が得られない場合
- 卵管が詰まっていたり、精子数が少ないなど、体内で受精することが難しいと考えられる場合
- 年齢が40歳以上の方やAMH(抗ミュラー管ホルモン)が低い方など、早めの治療をお勧めしたい場合
 体外受精は「特殊な治療」 ではありません
体外受精は「特殊な治療」 ではありません
「自分たちが特殊なのではないか…?」
そんな不安をお持ちなのではないでしょうか?
では、実際にどうなのでしょうか。
1978年に世界で初めて体外受精によって女の子が生まれました(ちなみに、彼女は 28歳のときに自然妊娠で健常な男児を出産しています)。
そして現在、2022年の日本産科婦人科学会からの報告によると、2020年には、体外受精など生殖補助医療の治療は443,282件が実施され、その結果生まれてきたお子さんは60,381人にもなります。2019年の統計によると14人に1人が生殖補助医療の治療によって生まれてきたお子さんになるそうです。ですから、体外受精の治療は決して特殊なものではないのです。
治療費用についてはこちらへ
実際の治療の流れは?
患者さま一人ひとりに合った治療方法を医師と相談しながら進めていきます。そのため個人差はありますが、以下に基本的なスケジュールをご紹介します。
採卵前周期・・・点鼻薬などのお薬が始まる場合もあります。
- 1日目
- 生理開始
- 2日目
- 3日目
- 注射①
排卵誘発剤スタート
(飲み薬がスタートする場合もあります)
体外受精では多くの卵子を得るために複数個の卵胞を育てる必要があります。そのため、約7〜10日間のホルモン注射が必要になります。当院では、ご自宅で自分で注射ができるように自己注射の動画をご覧いただけます。 - 4日目
- 注射②
- 5日目
- 注射③
- 6日目
- 注射④
- 7日目
- 注射⑤
- 8日目
- 注射⑥
診察日
卵胞の発育具合や内膜の厚さをチェックします。状態を見て、注射が追加になる場合もありますが、順調であれば卵子を採る日(採卵日)が決まります。

- 9日目
- 注射⑦
- 10日目
- 夜に行う注射(または点鼻薬)があります。
- 11日目
- 12日目
- 採卵日
- 採卵は10分ほどで終わる日帰りの簡単な手術です。
- この日にご主人様の精子も必要となります。
 卵胞(らんぽう)と卵子
卵胞(らんぽう)と卵子
普段の超音波の診察で見ている黒くて丸い部分は「卵胞」と言って、卵子ではありません。通常、この卵胞の中に1個の卵子が入っていますが、超音波で中の卵子の存在を確認することは出来ません。そのため、採卵しても卵子が入っていない場合もあります。
- 体外受精と顕微授精
採卵後、取り出した卵子と精子を出会わせてあげます。出会いの方法は2種類あり、どちらの方法を選ぶかは、医師や胚培養士と相談して決めていきます。
- 体外受精
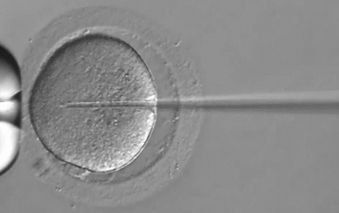
精液の状態が良好なご夫婦に対して適応となります。採れた卵子と選抜された運動良好精子を一緒にしてあげることで、精子が自力で卵子の中へと入っていき受精する方法です。
顕微授精精子の数が少なかったり、運動性が悪かったりする場合や、体外受精では受精し難い卵子や精子であった場合に適応となります。卵子1個の中に、顕微鏡下で精子1個を直接注入して受精する方法です。
- 採卵後
1日目 - 受精の確認
採卵翌日、受精しているかどうかの確認をします。
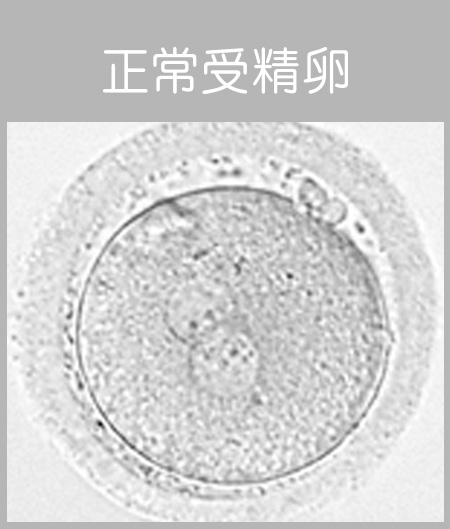
正常受精している卵子の中には「前核」と呼ばれる丸いものが2個見えます。
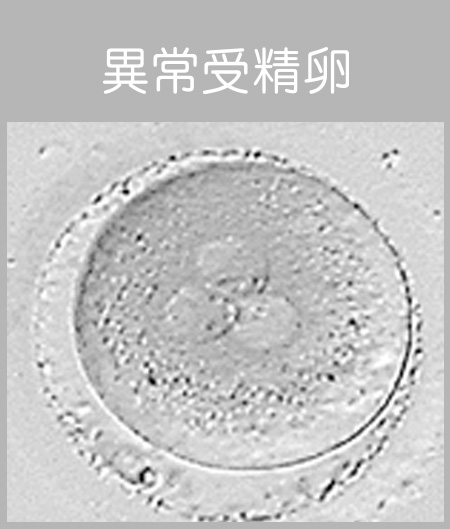
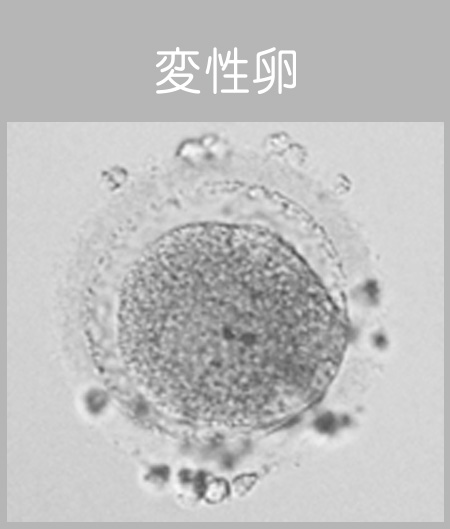
2個の前核はそれぞれ「卵子側」と「精子側」に由来しています。また、採卵した卵子が全て受精するとは限りません。なかには、前核が3個以上見える異常受精や壊れてしまっている卵子(変性卵)もあります。 - 採卵後
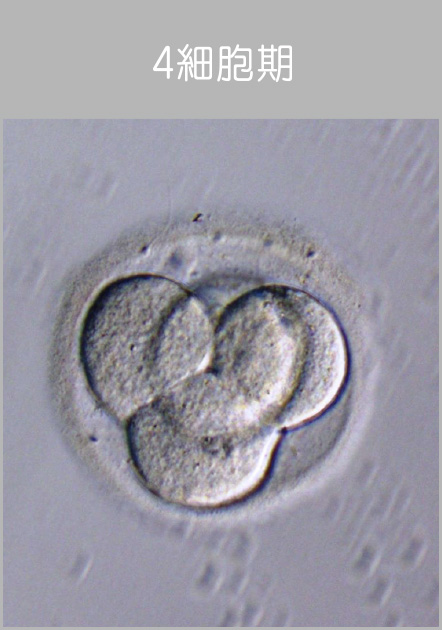
2日目 写真は受精卵の成長の様子です。
- 採卵後
3日目 - 胚移植の実施と受精卵の凍結
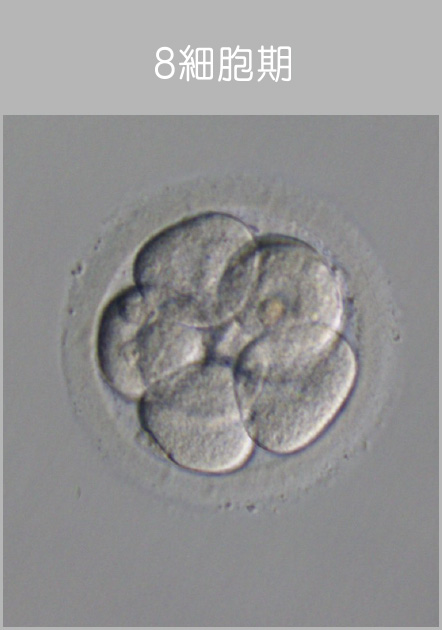
受精卵の発育状態を確認し、
Drと今後の方針を決定します。- 受精卵(胚)を子宮内へ戻してあげることを「移植」といいます。
- 当院では基本、採卵後3日目または5日目に移植または凍結を行っています。
- 移植できる受精卵は原則1個ですが、治療回数や年齢によっては2個まで移植可能です。
- 移植しなかった受精卵は凍結保存(Question4へ)することができます。
- 凍結する受精卵は、成長具合を見て医師と相談をして決めています。
- さらに発育を進めて”胚盤胞”での移植や凍結をすることもできます。
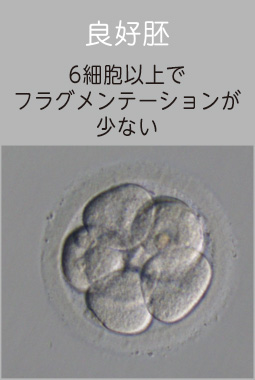
培養3日目までの胚の評価ポイント

- 採卵後
4日目 写真は受精卵の成長の様子です。
- 採卵後
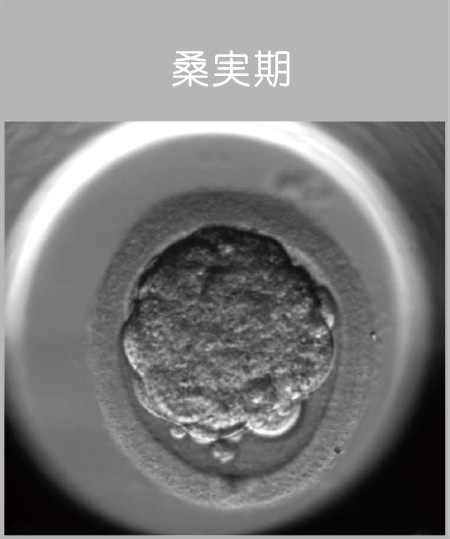
5・6日目 - 胚移植の実施と受精卵の凍結
受精卵の発育状態を確認し、Drと今後の方針を決定します。
- 順調であれば採卵後5日目には胚盤胞へと成長しています。
- 胚盤胞にまで成長する受精卵は、受精した受精卵のうちの、おおよそ半分程度です。
胚盤胞の評価ポイント
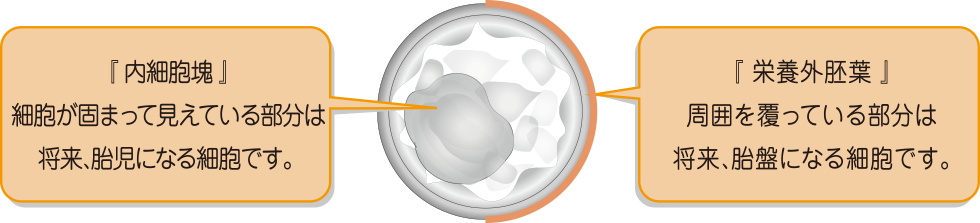
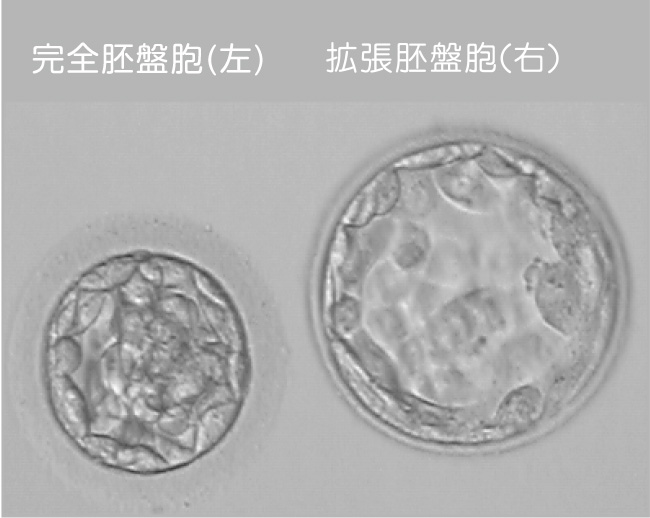
胚盤胞の評価
内細胞塊と栄養外胚葉の細胞の数や密度の濃さによってA・B・Cの順で評価しています。
- 1週間後

- 2週間後
- 妊娠判定日
採卵から2週間後が妊娠判定日です。
治療費用についてはこちらへ
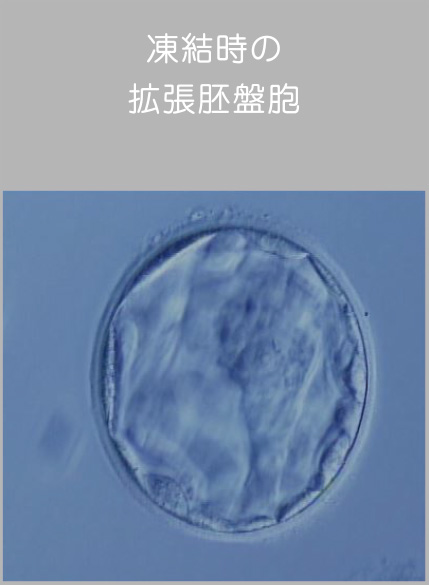
凍結した受精卵はどうするの?
凍結した受精卵って大丈夫?

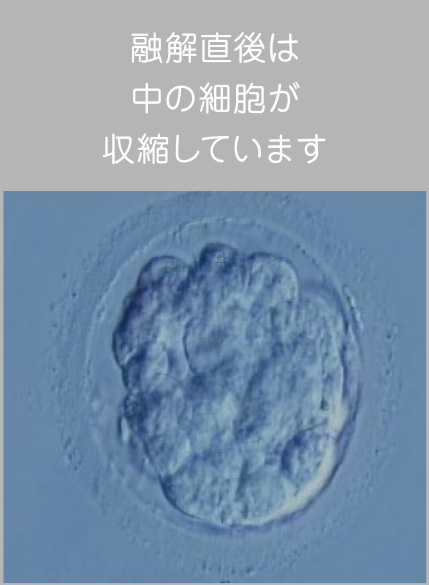
凍結した受精卵は、次回の治療で融かして移植のみを行うことができます。この技術を「凍結融解胚移植」といいます。
採卵する場合と比較して、スケジュールも簡単になり、身体的にも経済的にも負担が軽減されます。
受精卵は冷凍庫で凍っているわけではなく、液体窒素というマイナス200度近い特殊な液体の中で保存されています。
また、凍結技術の飛躍的な進歩により、融かした後の生存率は98~99%と言われています。しかし、凍結した受精卵が弱いと1~2%の確率で、融解後に壊れてしまう場合もあります。
- 凍結融解胚移植は、ホルモンのお薬を使用して子宮の中をきれいに整え、受精卵が着床しやすい環境になったところで受精卵を子宮へと戻します。
- ホルモンのお薬は貼り薬や膣坐薬なので、採卵のような毎日の注射はありません。
治療費用についてはこちらへ

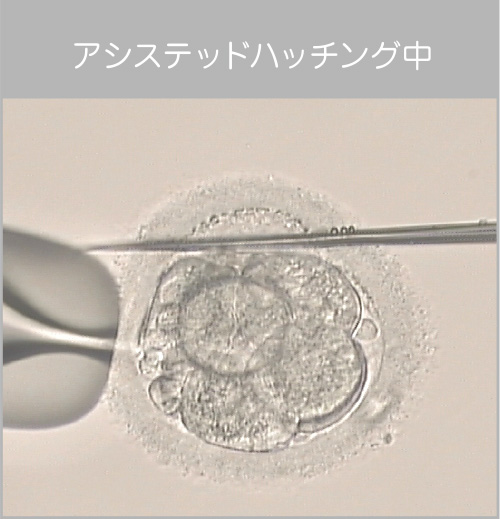
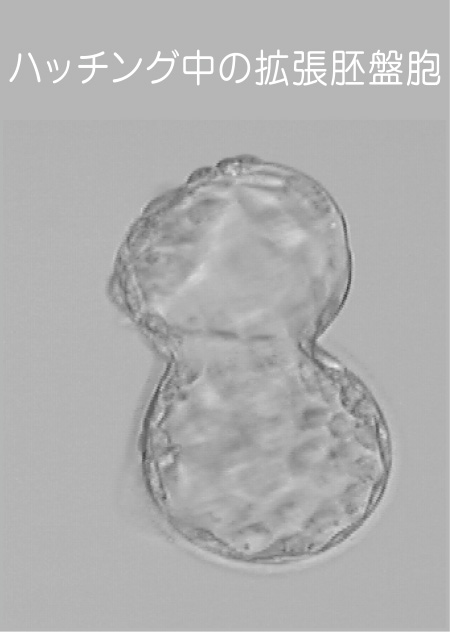
- アシステッド
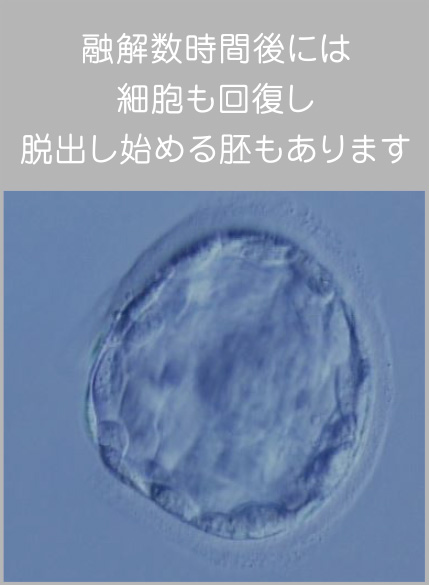
ハッチング 受精卵が子宮に着床するためには、透明帯と言われる「殻」から脱出してこなければいけません。これを「ハッチング(孵化)」と言います。受精卵の中にはハッチングし難いものもありますが、それを見た目で判断することはできません。そこで、ガラスの細い針で透明帯に切り込みをいれたり、レーザーの熱で透明帯の一部を薄くしてハッチングの手助けをしてあげます。この技術を「アシステッドハッチング」と言います。
- 高濃度ヒアルロン酸含有培養液
- ヒアルロン酸によって、胚盤胞の着床を促進する効果と受精卵の保護効果があるといわれています。
移植の際に受精卵と一緒に子宮へ注入します。
- 卵子活性化
- 顕微授精を実施しても受精卵が得られない患者さんが対象となります。
受精を促す処置を行います。
- 先進医療タイムラプス培養
- 培養器に内蔵されたカメラによって培養中の受精卵を一定間隔で自動撮影し、培養器から取り出すことなく観察することができるため、受精卵へのストレスを軽減できます。
また、タイムラプス培養をすることにより、より詳細な受精卵の発育状況を把握でき、発育順調な受精卵の見極めに役立ちます。
- 先進医療ヒアルロン酸を用いた生理学的精子選択術(PICSI)
- 顕微授精で精子を選ぶ際、ヒアルロン酸に付着する精子を選択します。ヒアルロン酸に付着する精子は成熟しているといわれています。成熟精子で受精することによって受精卵の発育改善や流産率の低下が期待されます。
- 先進医療膜構造を用いた生理学的精子選択術(Zymot)
- 小さい特殊な穴が空いたフィルターで精子選別を行うことで、形態・運動性の良好な精子が集まります。従来の方法と異なり、遠心分離処理を行わないため、精子への物理的ダメージを軽減することができます。ある程度の精液量と精子濃度が必要で、Zymotを実施した場合は顕微授精となります。
- 先進医療SEET法
- 凍結胚盤胞移植を行う2〜3日前に培養液を注入する方法です。子宮内の着床環境を整える働きがあり、着床率の上昇が期待できます。
- 先進医療2段階胚移植
- 卵子と精子は卵管で受精し、子宮内へと運ばれてきます。このとき、受精卵から出される信号により、子宮が受精卵を受け入れる準備をすると考えられています。この考え方から、胚盤胞を移植する2〜3日前に先に分割期胚を移植する方法を、2段階胚移植と言います。
- 透明帯開口法
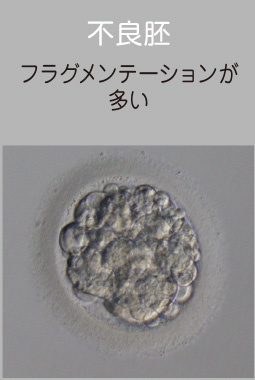
フラグメントの多い胚の一部を大きく開口する当院独自の技術です。
受精卵の発育スペースが広がることにより、良好胚盤胞へ発育する可能性が期待できます。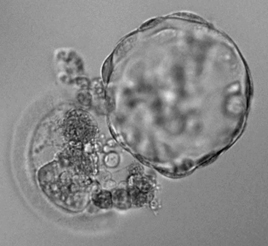
- 透明帯除去法
受精を確認し、分割を開始する前に透明帯を完全に取り除く技術です。
フラグメントの発生を抑えて、胚盤胞へ成長しやすくさせます。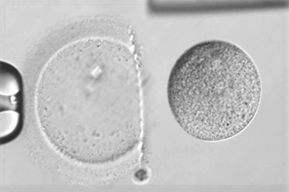
治療費用についてはこちらへ